Villapiana-16/03/2023: DOTT.SSA GIUSY ACCOTI: GRAZIE AL MIO PROGETTO DI RICERCA, IL TRAPIANTO DERMICO E LA CHIRURGIA RICOSTRUTTIVA DIVENTANO REALTA’ AMBULATORIALI.
DOTT.SSA GIUSY ACCOTI: GRAZIE AL MIO PROGETTO DI RICERCA, IL TRAPIANTO DERMICO E LA CHIRURGIA RICOSTRUTTIVA DIVENTANO REALTA’ AMBULATORIALI.

“Finalmente la moderna reconstructive surgery e microsurgery è diventata realtà ambulatoriale e lo è grazie al progresso delle tecniche chirurgiche frutto di anni di ricerca in continua evoluzione ed alle capacità della Dottoressa nell’unire il lavoro delle pratiche chirurgiche più innovative”.
-Ci parli della ricerca e del suo lavoro a riguardo, in cosa consiste?
-La Chirurgia Ricostruttiva è da sempre un campo minato perché è un ramo superspecialistico che unisce Chirurgia, Ortopedia e Neurochirurgia, il mio compito è stato quello di poter mettere in pratica ogni potenzialità di ciascuna disciplina e per poterlo fare è bene sfruttare sì ogni potenzialità ma allo stesso tempo riconoscerne i suoi limiti ed io ho voluto impegnarmi per far sì che potessero essere superati. Quando parlo di limitazioni mi riferisco in primis al campo di applicazione chirurgica, ma soprattutto all’invasività degli interventi ed al fatto che fossero riservati a pochi, sia per l’elevato costo e sia perché le classiche metodiche chirurgiche non ne permettevano la buona riuscita al 100%. Grazie al mio lavoro ed al lavoro di chi mi ha preceduta nella ricerca, tutto ciò è stato riformato, infatti, ad oggi è possibile intervenire su molte più patologie avendo un vasto campo di applicazione, ma ciò che mi rende orgogliosa è poter dire finalmente di avere una riuscita d’intervento ottimale rendendola anche accessibile a chiunque per i suoi costi contenuti, ma soprattutto di aver reso interventi molto invasivi una realtà ambulatoriale di routine in totale sicurezza e mininvasività, grazie anche alle innovative tecniche di microchirurgia da me realizzate. Da sempre sostengo che chiunque abbia diritto alle cure di cui necessita, non ci devono essere pazienti di serie A e pazienti di serie B, quindi riuscire a trattare chirurgicamente più patologie ed allo stesso tempo adattarle alle possibilità di chiunque nel minor tempo possibile è un traguardo inestimabile. La chirurgia ricostruttiva è la parte più complessa ma anche più utile ed interessante e come dice la parola stessa serve a ricostruire parti del nostro corpo, un volto o un arto devastato da ustione o da trauma o da resezione oncologica e le tecniche sono molteplici, io mi sono concentrata soprattutto sul Trapianto Dermico e sulla ricostruzione in reverse degli arti. Il trapianto dermico coinvolge più tessuti ed è applicabile a più patologie, come ad esempio il piede diabetico o ulcerazioni croniche, in questi casi prima era necessario l’amputazione dell’arto, ora invece tutto ciò è schivabile ed il paziente non solo può salvare l’arto ma può gradualmente tornare a condurre una vita serena.
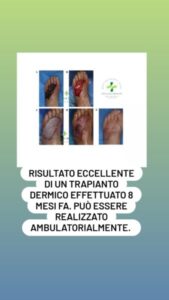
Vi faccio visionare un intervento svolto in sede ambulatoriale in sole due ore con ritorno immediato a vita quotidiana, questo è un chiaro esempio di come ormai si possano evitare amputazioni conseguenti ad ulcerazioni croniche. Questa documentazione fotografica mostra una mia paziente che è riuscita ad evitare amputazione del piede sinistro, grazie ad un trapianto dermico e ad una adeguata terapia farmacologica. In immagine vengono mostrati i risultati a distanza di due mesi da un punto all’altro. Come già accennavo il trapianto dermico coinvolge più tessuti, normalmente sono compresi la pelle e i tessuti molli e qualche volta le strutture muscolo-scheletriche. Il trapianto può essere effettuato con innesti dermici semplici, ovvero quando sono costituiti da un solo tessuto (innesti cutanei, mucosi, dermici, adiposi, fasciali, muscolari, nervosi, vascolari, tendinei, ossei, cartilaginei), oppure con innesti dermici composti nel caso si compongano di due o più tessuti (innesti condro mucosi, dermo adiposi, mio cutanei, etc.). Gli innesti, poi, in rapporto al loro impiego, possono essere classificati in isotopici, quando sede di prelievo e sede ricevente sono anatomicamente analoghe, eterotopici ove il tessuto viene trasferito in una sede dove non è naturalmente presente (come ad esempio l’innesto osseo) ed ortotopici quando le due sedi non sono analoghe ma lo sono i tessuti trasferiti (tecnica reverse). Qualora la parte di tessuti, dovuta al trauma, alla ulcerazione o alla ampia escissione oncologica, risulti troppo estesa per essere riparata con tessuti locali, si ricorre ai cosiddetti lembi liberi, cioè ampie porzioni di tessuto (cute, muscolo, ossa, articolazioni) prelevati generalmente dal tronco che ne possiede in abbondanza, scolpite e sollevate su un peduncolo vascolare e trapiantate grazie ad anastomosi micro vascolari eseguite al microscopio, necessarie a far circolare il sangue nei tessuti trapiantati e farli attecchire nella nuova sede. Per le grandi lesioni degli arti (incidenti motociclistici, scoppi, schiacciamenti, ecc) si parla di chirurgia micro vascolare con lembi liberi come i limb salvage, ultima spiaggia per evitare l’amputazione. In questi casi, la svolta della metodica chirurgica è stata proprio quella di rivedere il processo di attecchimento dermico. Un innesto dermico per definizione è sprovvisto di vascolarizzazione sanguigna e linfatica e di una innervazione autonome. Il processo di ripristino neurovascolare dell’innesto nell’area ricevente è definito per l’appunto attecchimento ed è un passaggio fondamentale per la sua buona riuscita. Tale processo può essere considerato come l’evolvere di un fenomeno di cicatrizzazione per prima intenzione in cui svolge una funzione attiva solo l’area ricevente. Da un punto di vista evolutivo, una volta avvenuto l’attecchimento, diverso è il comportamento biologico dell’innesto in base al tipo di tessuto trasferito. Il loro contatto con la zona ricevente viene in un primo momento stabilito attraverso una trama di fibrina e la sopravvivenza delle cellule dell’innesto, nell’intervallo tra prelievo dermico e ripristino delle connessioni vascolari, è assicurata dall’assorbimento di fluidi dalla regione ricevente. Questo processo può essere definito come imbibizione sierica ed è in grado di garantire all’innesto cutaneo una valida iniziale nutrizione per almeno 48 ore. Le prime anastomosi tra l’innesto e l’ospite si possono documentare solo 24-72 ore dopo l’intervento. La rivascolarizzazione dell’innesto avviene attraverso tre meccanismi fondamentali, l’inosculazione, cioè la connessione causale diretta tra i vasi dell’ospite e quelli dell’innesto, la crescita dei vasi dell’ospite fino ad abboccarsi con quelli dell’innesto e la neoformazione di una nuova rete vascolare che parte dai vasi dell’ospite. Entro tre mesi dall’intervento si completa poi la reinnervazione. Gli innesti attecchiscono tanto più facilmente quanto più sono sottili mentre, al contrario, il risultato estetico e funzionale è tanto migliore quanto più essi sono spessi. L’innesto sottile, che può essere facilmente prelevato ad esempio dalla superficie antero laterale delle cosce, superficie interna del braccio e regione glutea, viene impiegato quindi nelle situazioni riparative più difficili, come soluzione di emergenza (ustionati) o di ripiego. Mentre l’innesto spesso, prelevato dalla regione retroauricolare, sopraclaveare, inguinale e superficie interna del braccio, viene usato quando sia necessario conservare il mantenimento della funzione o dell’aspetto estetico della regione da riparare. Per quanto riguarda invece la ricostruzione degli arti, di arti parziali o di altre parti corporee ho combinato tre tecniche differenti, lo skin flaps, il reverse e lo sliding flap così da sopperire a deficit superficiali e profondi. Nella progettazione chirurgica ricostruttiva, poi, si deve tenere in stretta considerazione sia la perdita di sostanza che occorre riparare (difetto primario) che quella che si crea dopo la sua mobilizzazione (difetto secondario), in questo caso l’autonomia vascolare del tessuto trapiantato, a differenza dell’innesto può addirittura migliorare il trofismo dell’area ricevente. La possibilità di fornire un’efficiente riparazione sia da un punto di vista funzionale che estetico è di fondamentale importanza, quando si realizza un trapianto reverse di vicinanza, infatti, si trasferisce una porzione di tessuto che ha caratteristiche simili a quelle della zona da riparare in termini di colore, struttura, annessi e spessore, permettendo una buona risoluzione di continuità con il pieno svolgimento delle relative funzioni nonché un risultato soddisfacente sotto il profilo estetico. L’esigenza di evitare suture sotto tensione e di apportare una quantità di tessuto su cui queste forze di trazione possono scaricarsi è uno dei principi basilari di questo tipo di chirurgia. La sutura sotto tensione infatti determina una maggiore incidenza di cicatrici ipertrofiche, un aumentato rischio di diastasi della ferita, d’ischemia dei margini o addirittura della temibile necrosi, al contrario, il trasferimento di un lembo ridistribuisce su diversi vettori e su un’area più vasta la tensione tissutale favorendo una chiusura adeguata. Questa tecnica da me realizzata gioca a favore del paziente, che otterrà un risultato funzionale ma anche del tutto armonioso.
-In quali altri campi è applicabile la chirurgia ricostruttiva?
-Attualmente è possibile applicarla in campo dermatologico, ove vi è bisogno di asportare dalla cute neoformazioni, come nevi, cisti, lipomi o lesioni cancerose, quali melanomi ed epiteliomi molto estesi per poi ricostruire la zona lesa. Si tratta sempre di procedure ambulatoriali che prevedono la sola escissione, ricostruzione e sutura, necessario allestire anche un piccolo lembo o un innesto. Questi interventi si svolgono, in genere, in anestesia locale ed il post-operatorio è poco impegnativo, con ripresa immediata delle attività quotidiane. Viene applicata poi in campo post operatorio con esiti poco funzionali o anti estetici, come ad esempio una non ottimale guarigione delle ferite dovute a traumi, ustioni ed interventi chirurgici che inevitabilmente hanno formazione di cicatrici permanenti. È possibile ottenere un miglioramento delle cicatrici attraverso la chirurgia ricostruttiva. È possibile anche applicarla in campo post bariatrico, attuando un local body recontouring, come ad esempio lifting delle braccia o dell’interno coscia ed è indicato per quei pazienti che presentano lassità cutanea ed accumuli di tessuto adiposo. L’intervento può essere eseguito in anestesia locale con sedazione e dura circa 1 ora. Il post-operatorio non è doloroso, ma è opportuno evitare movimenti bruschi e sforzi con le braccia per circa due settimane. Ad oggi, poi, è possibile parlare anche di ricostruzione anatomica corporea come ad esempio quello della mammella, post asportazione oncologica, senza l’uso protesico. Oppure è possibile ricostruire il profilo pettorale senza ricorrere a chirurgia invasiva, riposizionando la mammella ptosica (seno che è disceso ed adagiato sul costato con capezzoli che puntano verso il basso) rimuovendo parte della cute, spesso anelastica in eccesso, risollevandola con un netto miglioramento della forma del cono mammario e del volume mammario (tramite autoprotesi fibroghiandoloadiposa). Importante è poi parlare, del reimpianto (la ricongiunzione), secondo le indicazioni chirurgiche basate sulle evidenze scientifiche, di uno o più segmenti corporei (dita, mano, piede, ecc.) altrimenti non utilizzabili. Infatti l’amputazione da taglio di un dito, ad esempio, è suscettibile di un trattamento invasivo, ad oggi invece è possibile utilizzare la microchirurgia, che si pone come obiettivo la ricostruzione vascolare ed il ripristino totale della funzione motoria e sensitiva del dito ricongiunto che altrimenti avrebbe altro inesorabile destino. La ripresa funzionale ottenuta con l’intervento microchirurgico giova al paziente che non ha perso il dito o la mano, ma comporta anche delle profonde positive ripercussioni in ambito sociale perché diminuisce il gravoso, ma indispensabile, servizio di assistenza agli invalidi. Ciò che mi preme sottolineare al termine delle mie delucidazioni è che la Chirurgia ricostruttiva non deve essere solo sinonimo di business o di distruzione, ma deve essere intesa come arte nobile d’organismo che si occupa di ricostruire, con questo mi rifaccio alle parole di Gaspare Tagliacozzi (chirurgo ed anatomista italiano del 1500), il quale affermava: “noi restauriamo, ricostruiamo e rendiamo integre quelle parti che la natura ha dato, ma che la fortuna ha tolto. Non tanto per deliziare l’occhio, quanto per rallegrare lo spirito ed aiutare la mente degli afflitti”.